กินยาแล้วทำไมยังปวด? ความจริงของการรักษารูมาตอยด์ ที่คนไข้หลายคนถอดใจไปก่อน
กินยาแล้วทำไมยังปวด? ความจริงของการรักษารูมาตอยด์ ที่คนไข้หลายคนถอดใจไปก่อน
เคยไหมครับ ตื่นเช้ามาแล้วขยับมือนิ้วลำบาก กำมือไม่ลง รู้สึกตึงไปหมดเหมือนหุ่นยนต์ที่น้ำมันหล่อลื่นแห้ง ต้องแช่น้ำอุ่นหรือขยับไปมาสักพักถึงจะดีขึ้น พอไปหาหมอ ได้รับคำวินิจฉัยว่าเป็น "รูมาตอยด์" ได้ยากลับมากองโต
แต่พอกินยาไปอาทิตย์นึง อาการปวดก็ยังไม่หายขาด บางคนใจร้อนคิดว่ายาไม่ดี หรือหมอรักษาไม่ถูกทาง เลยหยุดยาเอง หรือหันไปหากินยาสมุนไพรแก้ปวดแทน สุดท้ายข้อบิดเบี้ยวผิดรูปจนสายเกินแก้
เรื่องราวของ "คุณอำไพ" (นามสมมติ) วัย 50 ปี เป็นตัวอย่างที่หมออยากเล่าให้ฟังครับ เธอมาหาหมอด้วยอาการปวดข้อนิ้วมือและข้อมือทั้งสองข้าง เป็นมานานกว่า 3 เดือน ตอนแรกเธอไปซื้อยากินเอง พอกินก็หาย พอหยุดยาก็ปวดใหม่ วนเวียนอยู่แบบนี้
จนวันที่มาเจอหมอ ข้อนิ้วเริ่มบวมแดงอย่างเห็นได้ชัด หมอตรวจแล้วยืนยันว่าเป็นรูมาตอยด์ และเริ่มให้ยาปรับภูมิคุ้มกัน แต่ผ่านไป 2 สัปดาห์ เธอกลับมาหาหมอด้วยสีหน้าไม่สู้ดี บอกว่า "หมอคะ ทำไมกินยาแล้วยังปวดอยู่เลย ยามันไม่ได้ผลหรือเปล่าคะ?"
นี่คือ "จุดวัดใจ" ของการรักษารูมาตอยด์เลยครับ ความเข้าใจผิดเรื่องการออกฤทธิ์ของยา ทำให้คนไข้จำนวนมากเสียโอกาสในการรักษาที่ดีที่สุดไป วันนี้หมอจะมาไขข้อข้องใจให้ฟังว่า ทำไมเราต้องรอ และระหว่างรอเราจะจัดการกับความปวดอย่างไร
รูมาตอยด์ คือสงครามภายในร่างกาย
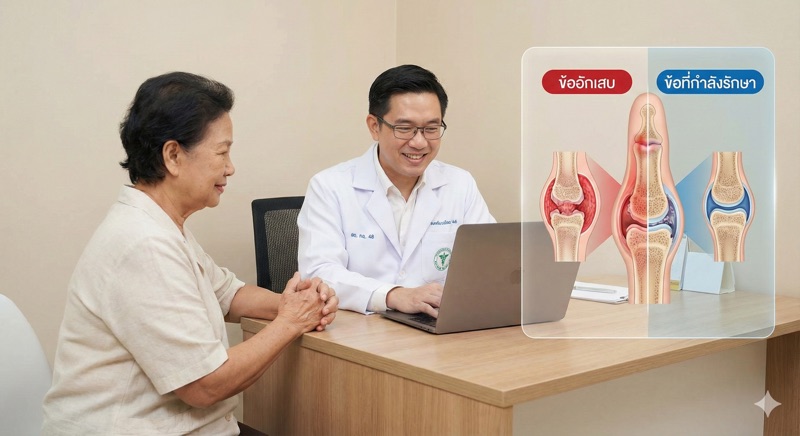
เพื่อให้เข้าใจการรักษา เราต้องเข้าใจก่อนว่าโรคนี้คืออะไร รูมาตอยด์ไม่ใช่แค่ข้อเสื่อมตามวัย แต่เป็นโรคที่ "ระบบภูมิคุ้มกัน" ของเราเอง เกิดความเข้าใจผิด แทนที่จะไปสู้กับเชื้อโรค กลับหันมาโจมตี "เยื่อบุข้อ" ของตัวเอง
เปรียบเสมือนมี "คนวางเพลิง" แฝงตัวอยู่ในบ้านเรา คอยจุดไฟเผาข้อต่อต่างๆ ให้เกิดการอักเสบ บวม แดง และร้อน ถ้าปล่อยทิ้งไว้ ไฟนี้จะลามไปทำลายกระดูกและเส้นเอ็น จนบ้านพังทลาย หรือก็คือข้อพิการผิดรูปถาวรนั่นเองครับ
หลักการรักษา: ดับไฟ และ จับคนวางเพลิง
ยาที่ใช้รักษารูมาตอยด์ ไม่ได้มีแค่ชนิดเดียว แต่เราต้องใช้ "ทีมงาน" สองทีมทำงานร่วมกันครับ
1. ทีมดับเพลิง (ยาแก้ปวดและลดอักเสบ)
กลุ่มนี้คือยาแก้ปวด NSAIDs (ยาต้านการอักเสบที่ไม่ใช่สเตียรอยด์) และ ยาสเตียรอยด์ (Steroids) หน้าที่ของทีมนี้คือ "ดับไฟที่กำลังลุกไหม้"
ข้อดี: ออกฤทธิ์เร็ว กินปุ๊บ อาการปวดบวมลดลงภายในไม่กี่ชั่วโมงหรือ 1-2 วัน ทำให้คนไข้รู้สึกสบายตัวขึ้น
ข้อจำกัด: มันแค่ดับไฟ แต่ไม่ได้จับ "คนวางเพลิง" ถ้าหยุดยาเมื่อไหร่ คนวางเพลิงก็จุดไฟใหม่ทันที และยาพวกนี้ถ้าใช้ต่อเนื่องนานๆ อาจมีผลข้างเคียงต่อกระเพาะอาหาร ไต หรือความดันโลหิตได้
2. ทีมตำรวจจับผู้ร้าย (ยาต้านรูมาตอยด์ที่ปรับเปลี่ยนการดำเนินโรค หรือ DMARDs)
นี่คือพระเอกตัวจริงครับ ยากลุ่มนี้ เช่น Methotrexate (เมโธเทรกเซท), Sulfasalazine หรือ Leflunomide หน้าที่ของมันคือเข้าไปจัดการที่ต้นตอ ไปปรับระบบภูมิคุ้มกันให้เลิกโจมตีข้อต่อตัวเอง หรือเปรียบเสมือนการเข้าไปจับกุมคนวางเพลิงนั่นเอง
ทำไมกินยาต้านรูมาตอยด์แล้วยังปวด?
ตรงนี้สำคัญมากครับ และเป็นสิ่งที่หมออยากให้ทุกคนจำไว้ให้ขึ้นใจ
"ยาต้านรูมาตอยด์ (DMARDs) เป็นยาที่เครื่องร้อนช้า"
เมื่อเราเริ่มกินยากลุ่มนี้ มันไม่ได้ออกฤทธิ์ปุ๊บปั๊บเหมือนยาแก้ปวด โดยทั่วไป ยาจะเริ่มออกฤทธิ์ควบคุมโรคได้จริงจังต้องใช้เวลาประมาณ 6 ถึง 12 สัปดาห์ (หรือ 1.5 - 3 เดือน) ขึ้นไป ในบางรายอาจต้องรอนานถึง 4-6 เดือนกว่าจะเห็นผลเต็มที่
ในช่วง 1-2 เดือนแรกที่คุณอำไพกินยาเข้าไป ยามันกำลังเดินทางไปสะสมระดับยาในร่างกายและค่อยๆ เข้าไปเจรจากับระบบภูมิคุ้มกัน ช่วงนี้ "คนวางเพลิง" ยังทำงานอยู่ อาการปวดจึงยังไม่หายไปทันที นี่คือสาเหตุที่คนไข้หลายคนถอดใจครับ
ช่องว่างแห่งความเจ็บปวด: ระหว่างรอต้องทำอย่างไร?
คำถามคือ แล้วหมอจะใจร้ายปล่อยให้คนไข้ปวดทรมานรอไป 3 เดือนจนกว่ายาจะออกฤทธิ์เหรอ?
คำตอบคือ ไม่ใช่ครับ! เรามีวิธีจัดการในช่วงรอยต่อนี้ ที่ทางการแพทย์เรียกว่า "Bridging Therapy" หรือการรักษาแบบเชื่อมต่อ
ในระหว่างที่เรารอให้ "ทีมตำรวจ" (ยา DMARDs) เข้าพื้นที่และเริ่มทำงาน หมอจะส่ง "ทีมดับเพลิง" (ยาแก้ปวด NSAIDs หรือ ยาสเตียรอยด์ในขนาดต่ำ) เข้าไปคุมสถานการณ์ก่อน
การให้ยาแก้ปวดหรือสเตียรอยด์ในช่วงแรกนี้ เพื่อให้คนไข้ใช้ชีวิตได้ ไม่เจ็บปวดทรมาน และลดการอักเสบของข้อลงชั่วคราว เมื่อยาตัวจริงเริ่มออกฤทธิ์เต็มที่ (สังเกตได้จากอาการปวดลดลงถาวร ค่าการอักเสบในเลือดลดลง) เราก็จะค่อยๆ ถอยยาแก้ปวดและสเตียรอยด์ออก จนเหลือแค่ยาคุมโรคเพียงอย่างเดียว
ดังนั้น หากคุณกินยาแล้วยังปวดในช่วงเดือนแรก ขอให้รู้ว่าเป็นเรื่องปกติของการรักษานะครับ ไม่ใช่ยาไม่ได้ผล แต่ "เวลายังมาไม่ถึง" หน้าที่ของเราคือ กินยาแก้ปวดบรรเทาไปก่อนตามที่หมอสั่ง และอดทนรออย่างมีความหวัง
ยาชีววัตถุ (Biologics) และ ยาโมเลกุลเล็ก (Targeted Synthetic DMARDs)
ในกรณีที่ยาต้านรูมาตอยด์แบบดั้งเดิมเอาไม่อยู่ หรือคนไข้มีอาการรุนแรงมาก ปัจจุบันเรามีเทคโนโลยีใหม่ คือ ยาชีววัตถุ (ยาฉีด) และยาโมเลกุลเล็ก (ยากินรุ่นใหม่)
ยากลุ่มนี้เปรียบเสมือน "หน่วยสวาท" (SWAT) ที่มีความแม่นยำสูง เจาะจงไปที่สารอักเสบตัวเป้าหมายโดยตรง ข้อดีคือ ออกฤทธิ์เร็วกว่า ยาแบบดั้งเดิมมาก บางคนฉีดไปเข็มแรก หรือกินไป 1-2 สัปดาห์ อาการก็ดีขึ้นอย่างชัดเจน
แต่ถึงแม้จะออกฤทธิ์เร็ว หมอก็ยังจำเป็นต้องใช้ยาแก้ปวดประคับประคองในช่วงแรกอยู่ดี เพื่อความมั่นใจว่าการอักเสบถูกควบคุมได้สนิทจริงๆ และยากลุ่มนี้มักมีราคาสูง จึงมักใช้ในกรณีที่จำเป็นจริงๆ ตามดุลยพินิจของแพทย์ครับ
การวินิจฉัยและการติดตามผลที่แม่นยำด้วย Ultrasound
สมัยก่อน เราดูแค่ผลเลือดกับเอกซเรย์ แต่เดี๋ยวนี้หมอใช้ Ultrasound (อัลตราซาวด์) เข้ามาช่วยในการตรวจครับ
การทำอัลตราซาวด์ข้อ ช่วยให้หมอเห็น "ไฟที่กำลังไหม้" หรือการอักเสบของเยื่อบุข้อได้ชัดเจน แม้ว่าภายนอกข้ออาจจะดูไม่บวมมาก แต่ข้างในอาจจะยังมีเชื้อไฟอยู่ การใช้อัลตราซาวด์ช่วยให้หมอปรับยาได้แม่นยำขึ้น รู้ว่ายาตัวไหนเอาอยู่ หรือยาตัวไหนต้องเพิ่มขนาด
บางครั้งคนไข้บอกว่าหายปวดแล้ว แต่พออัลตราซาวด์ดู ยังเห็นการอักเสบอยู่ หมอก็จะยังไม่หยุดยา เพราะถ้าหยุดตอนนี้ โรคจะกลับมากำเริบได้ง่ายมากครับ
ปัจจัยที่ทำให้ยาออกฤทธิ์ช้าหรือเร็ว
นอกจากชนิดของยาแล้ว ยังมีปัจจัยอื่นที่ส่งผลต่อการรักษาครับ
ความรุนแรงของโรคตอนเริ่มต้น: ถ้าปล่อยให้เป็นหนัก มีข้ออักเสบหลายข้อ ค่าการอักเสบในเลือดสูง อาจต้องใช้เวลานานกว่าในการสงบโรค
การสูบบุหรี่: บุหรี่เป็นตัวกระตุ้นให้รูมาตอยด์รุนแรงขึ้น และทำให้ยาออกฤทธิ์ได้แย่ลง ใครที่เป็นรูมาตอยด์ หมอแนะนำให้เลิกบุหรี่จะเป็นการช่วยตัวเองที่ดีที่สุดครับ
น้ำหนักตัว: คนที่มีน้ำหนักตัวเกิน อาจตอบสนองต่อยาบางชนิดได้น้อยกว่า และข้อต้องรับภาระมากกว่า
แนวทางการปฏิบัติตัวเพื่อช่วยยาทำงาน
การรักษาด้วยยาอย่างเดียวอาจไม่พอ เราต้องช่วยหมอด้วยครับ
- ปรับพฤติกรรม: หลีกเลี่ยงการใช้งานข้อมือและนิ้วมือหนักๆ ซ้ำๆ เช่น การบิดผ้าแรงๆ การหิ้วของหนักด้วยนิ้ว
- พักผ่อนให้เพียงพอ: ความเครียดและการพักผ่อนน้อย กระตุ้นให้ภูมิคุ้มกันแปรปรวนได้
- ออกกำลังกายเบาๆ: เมื่อข้อหายอักเสบแล้ว ควรบริหารข้อเพื่อป้องกันข้อติด และเสริมสร้างกล้ามเนื้อรอบข้อ แต่ต้องทำอย่างถูกวิธี ไม่กระแทกกระทั้น
- รับประทานยาอย่างเคร่งครัด: อันนี้สำคัญที่สุดครับ การกินยาๆ หยุดๆ จะทำให้ระดับยาในเลือดไม่คงที่ และโรคดื้อยาได้
พยากรณ์โรค: หายขาดไหม?
รูมาตอยด์เป็นโรคเรื้อรังที่ "รักษาให้สงบได้" (Remission) แต่อาจจะไม่ใช่การ "หายขาด" แบบเป็นหวัดแล้วหายไปเลย เป้าหมายของเราคือทำให้โรคสงบจนคนไข้ไม่มีอาการปวด ใช้ชีวิตได้ปกติ เหมือนคนทั่วไป และหยุดการทำลายข้อ
มีคนไข้จำนวนมากที่รักษาต่อเนื่องจนสามารถลดยาลงเหลือน้อยมาก หรือบางรายที่ตอบสนองดีมากๆ อาจหยุดยาได้เป็นระยะเวลานาน (Drug-free remission) โดยที่โรคไม่กำเริบ แต่ยังคงต้องมาตรวจติดตามอาการกับหมอเป็นระยะครับ
สรุป
การรักษารูมาตอยด์คือการวิ่งมาราธอน ไม่ใช่การวิ่งร้อยเมตรครับ ช่วงแรกของการใช้ยาคุมโรค (DMARDs) อาจเป็นช่วงเวลาที่น่าอึดอัดใจ เพราะอาการปวดอาจยังไม่หายไปทันที ขอให้เข้าใจว่ายานั้นกำลังทำงานอย่างหนักในระดับเซลล์เพื่อแก้ที่ต้นเหตุ
ระหว่างที่รอยาออกฤทธิ์ หมอจะมียาแก้ปวดช่วยประคับประคองให้ท่านผ่านช่วงเวลานี้ไปได้ ขอเพียงท่านมีความเชื่อมั่น รับประทานยาต่อเนื่อง ไม่ปรับยาเอง และดูแลตัวเองตามคำแนะนำ
โรคนี้ถ้าเรารู้ทัน รักษาเร็ว และมีความอดทน ท่านสามารถกลับมามีคุณภาพชีวิตที่ดี มือที่เคยกำไม่ได้ จะกลับมาทำสิ่งที่ท่านรักได้อีกครั้งแน่นอนครับ เป็นกำลังใจให้ผู้ป่วยรูมาตอยด์ทุกท่านครับ
บทความนี้ให้ข้อมูลทั่วไป หากอาการไม่ดีขึ้นควรปรึกษาแพทย์
สามารถปรึกษาปัญหากระดูกและข้อ หรืออาการปวด ได้ที่
ผศ.นพ.ธนินนิตย์ ลีรพันธ์ (หมอเก่ง)
ผู้เชี่ยวชาญโรคกระดูกและข้อ จังหวัดเชียงใหม่
สอบถามปัญหาโรคกระดูกและข้อ ปวดหลัง ปวดคอ ปวดเข่า ปวดไหล่ กระดูกพรุน ได้ครับ
📱 Line ID: @doctorkeng โทร 081-5303666
#รูมาตอยด์ #ปวดข้อนิ้ว #ข้ออักเสบ #ยาแก้ปวด #DMARDs #หมอเก่งกระดูกและข้อ #ปวดข้อเรื้อรัง #โรคแพ้ภูมิตัวเอง #รักษาข้อเข่าเสื่อมเชียงใหม่ #ฉีดยาข้อเข่า
References
Fraenkel L, Bathon JM, England BR, et al. 2021 American College of Rheumatology Guideline for the Treatment of Rheumatoid Arthritis. Arthritis Care Res (Hoboken). 2021;73(7):924-939.
Smolen JS, Landewé RBM, Bergstra SA, et al. EULAR recommendations for the management of rheumatoid arthritis with synthetic and biological disease-modifying antirheumatic drugs: 2022 update. Ann Rheum Dis. 2023;82(1):3-18.
Aletaha D, Smolen JS. Diagnosis and Management of Rheumatoid Arthritis: A Review. JAMA. 2018;320(13):1360-1372.
Burmester GR, Pope JE. Novel treatment strategies in rheumatoid arthritis. Lancet. 2017;389(10086):2338-2348.
Sparks JA. Rheumatoid Arthritis. Ann Intern Med. 2019;170(1):ITC1-ITC16.



Comments
Post a Comment